
单手自然前伸,手指慢慢抓住小药丸,一点点抬升送入口中,再用力握住矿泉水瓶举起,喝水吞药……在华中科技大学同济医学院附属协和医院神经外科,61岁的仝女士终于能用偏瘫的右手喂自己吃药,激动的泪水在眼眶里打转。

医生、工程师团队联合查房。
记者9月8日获悉,协和医院全国首创“医师+工程师”双查房制度,并率先开设脑机接口医工融合门诊、病房,3个月来累计收治近百名患者。仝女士正是百名患者之一,她说:“戴上脑电帽治疗1个月,胜过以往3年。”
“门诊里多了一位穿蓝色工装的人”
2022年1月,家住乌鲁木齐的仝女士突发脑梗塞,右侧肢体瘫痪,在当地医院坚持康复训练但疗效不佳。“治了3年多,右腿还是只能跛行,右手蜷曲无法伸展,更谈不上抓握东西。”仝女士的丈夫讲述刚来协和医院时的情形。而现在,她右腿可以发力了,右手手指动作越来越精细。

新疆偏瘫患者仝女士正在进行脑机接口外骨骼手康复训练。
今年6月16日,协和医院在全国率先开设脑机接口医工融合门诊和病房。仝女士的丈夫从病友群中得知这一消息,他觉得让医师、工程师一起服务病人听起来“很有道理”,便决定前来就诊。今年7月中旬,他带着仝女士自驾三千公里抵汉,挂上协和医院神经外科主任、脑机接口专家姜晓兵教授的专家号。同在诊室的,还有一位身着蓝色工装的工程师。
姜晓兵教授现场问诊、查体,检测神经功能,结合工程师意见共同制定治疗方案。仝女士很快住进了脑机接口医工融合病房。
医师工程师一起查房,还教患者“抓蝴蝶”
9月8日上午,姜晓兵教授携医护、驻点工程师周琰开始大查房,逐一评估患者病情与康复进展,调整治疗方案。

仝女士用右手捏住药丸。
设在病房旁边的,是协和医院脑机接口医工融合创新中心,这里汇集了一批武汉及各地研发的前沿设备,患者在这里接受评估与治疗。
住院的主要是脑卒中、脊髓损伤瘫痪患者,姜晓兵教授现场讲解脑机接口原理。他说,受伤后的大脑与肢体运动神经的通路被“切断”了,大脑“想动”却无法指挥肢体,脑机接口能解码“想动”的意念信号,将信号转化为控制指令,驱动外部设备辅助患者完成动作,“就好比在大脑和肢体之间,架设了一座新的桥梁,让大家想动就能动起来”。听了姜晓兵教授一席话,病友们更加积极了。
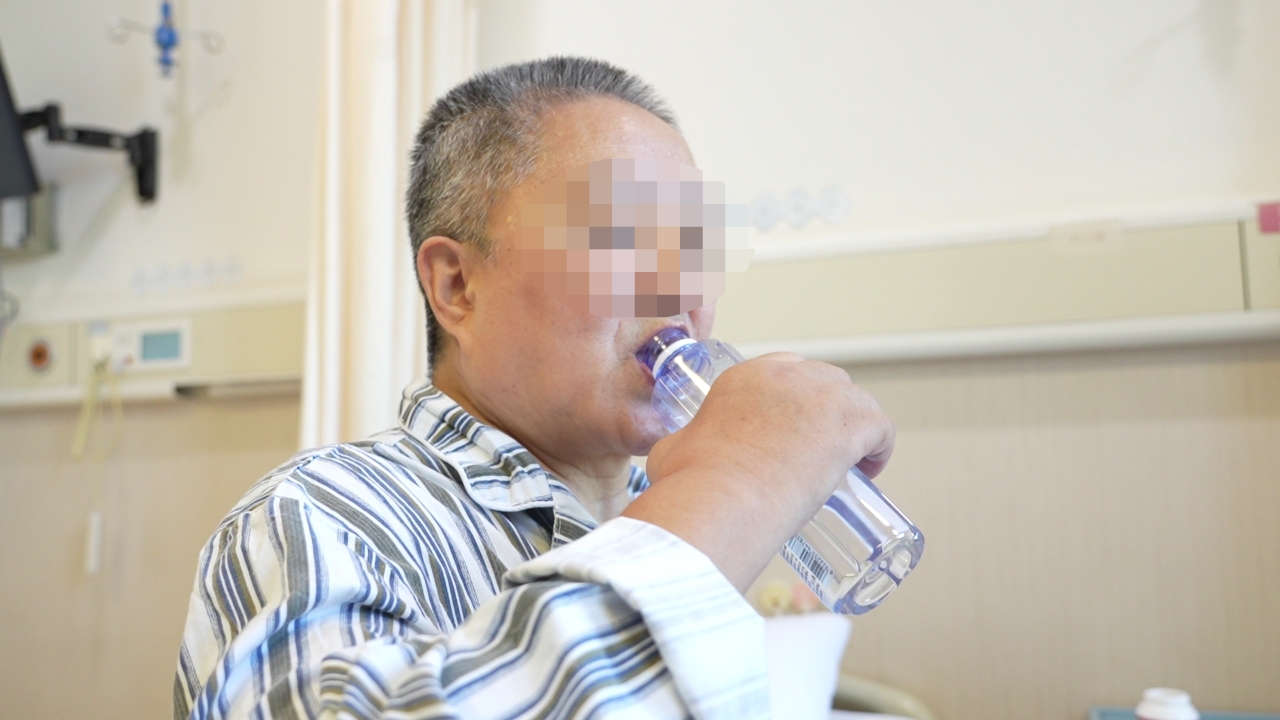
仝女士握住水瓶喝水。
仝女士也来到了治疗室。主管护师唐艳为她戴上脑电帽,工程师周琰根据她的肌力进展调节“机械手”参数。一系列准备工作完成后,唐艳提醒仝女士,聆听电脑指令声,通过运动想象“抓蝴蝶”。仝女士发现,脑子稍一分神机械手就不听使唤,怎样才能集中注意力“抓住”屏幕上的蝴蝶?唐艳一直陪伴左右耐心指导。
这些常人只用几秒完成的动作,仝女士需要花费百倍的努力。正是由于医师、工程师默契配合,制定极具个体针对性、即时调整的训练计划,并手把手帮助仝女士“想到”“做到”,仝女士的进步才能如此之快。
让医师工程师两个大脑合成“左右脑”
面临脑机接口技术的新挑战,姜晓兵教授常常感慨:“我们医师常常‘有想法、没办法’,工程师也会说‘有办法没想法’,让医工融合在一线,才能更深入、更高效地解决临床痛点、科研难题。”2024年初,姜晓兵教授提出设立脑机接口医工融合病房的想法。

协和医院脑机接口医工融合创新中心。
在医工融合病房,许多患者在多病种、多技术联合下取得了更好、更快的疗效。
46岁的患者徐亮(化名)因车祸致脑外伤,来协和医院时已瘫痪近两年,双下肢强直,但是,仅靠脑机接口指挥不动木棍般的双腿。姜晓兵教授带领医护团队、多位驻点工程师,共同商定“脑—脊—机—复能”一体化诊疗方案:首先在腰部植入脊髓刺激电极降低肌张力,让僵硬的双腿软下来有“动”的可能,再引入外骨骼机器人把患者“撑”起来……就这样,徐亮通过意念指挥外骨骼机器人实现了“自主行走”。
徐亮的治疗能在一周内启动,得益于一线医工团队的高度配合。驻点工程师分别开放各自的设备端口,调度相应数据,让脑机接口多模态联动成为可能。
实际上,工程师驻点在医院也颇有收获。周琰表示,跟医生、病人在一起,我发现了不少新的临床需求,收集的一线数据也为新的研发提供支撑。
协和医院党委副书记孙晖形象地比喻,“过去医生、工程师分别是两个大脑,我们期待通过医工融合门诊、病房,让两个人的大脑变成一个人的‘左右脑’,加快实现脑机接口技术从‘实验室’向‘病床’的转化。”

协和医院党委副书记孙晖讲解“医师+工程师”双查房模式。
据了解,在该院脑机接口医工融合门诊和病房,硬件工程师、算法工程师将跟随神经外科医生一起坐诊,每周进行1~2次联合大查房,针对重点患者进行多维度评估,共同制定个性化的脑机复能方案。同时,根据患者病情需要,及时调整设备参数、优化评估模型。每个疗程结束后,医工团队会根据采集的患者训练数据,评估具体疗效、动态调整方案,实现“评估—调整—再训练”的闭环康复体系。
(长江日报记者罗兰 通讯员熊婉婷 聂文闻 摄影 通讯员刘坤维)
【编辑:陈麒麟】




请输入验证码